您现在的位置: 百济新特药房网首页 >> 妇儿科 >> 子宫肌瘤 >> 子宫肌瘤治疗研究进展
剖宫产同时行子宫肌瘤切除术45例
- 来源: 百济药房药讯 作者:百济动态 浏览: 发布时间:2013-6-23 1:25:00
方瑶
(江苏省溧水县人民医院妇产科 江苏 南京 211200)
(成都医学院学报2012年第7卷第1z期:238-239)
【摘要】目的:探讨在剖官产术中同时行子宫肌瘤挖除术的临床应用价值。方法:对45例妊娠合并子宫肌瘤患者在剖宫产术中同时行子宫肌瘤挖除术对照45例单纯行剖官产的产妇。结果:研究组手术时间较对照组延长、术中出血量、术后首次肛门排气时间、术前术后血红蛋白差值、住院天数、恶露干净天数两组比较差异无统计学意义。结论:妊娠合并子宫肌瘤患者在剖宫产术中同时行子宫肌瘤挖除术可避免患者因肌瘤二次手术带来的痛苦,是安全可行的。
【关键词】妊娠合并子宫肌瘤;剖宫产;肌瘤挖除术
子宫肌瘤是女性生殖器官最常见的良性肿瘤,由平滑肌及结缔组织组成,通常发生在生育期,肌瘸合并妊娠占肌瘤患者0.5%~1%,占妊娠的0.3%~0.5%。由于晚婚妇女、高龄产妇增多,妊娠合并子宫肌瘤也有明显上升的趋势,随着剖宫产率不断上升,剖宫产术中遇到妊娠合并子宫肌瘤的几率也有明显增加,本文通过对2004年1月至2010年5月在我院住院分娩的剖宫产同时行子宫肌瘤剔除术者45例作回顾性分析,以探讨其可行性及安全性。
1 资料与方法
1.1 一般资料:选择2004年1月至2010年5月在我院产科住院行剖宫产术同时行子宫肌瘤切除术的45例患者作为研究组,研究组中年龄22~43岁,平均31岁,孕周为37+6周~42周,术前即发现妊娠合并子宫肌瘤者40例,术中发现子宫肌瘤5例,对照组45例,年龄20~41岁。平均30岁,孕周38~41+2周,两组孕妇孕周、年龄、手术指征、胎儿体重差异均无统计学意义(P>0.05),且术前检查均无明显内外科合并症,无凝血功能异常。
1.2 方法:两组麻醉方式均采用腰麻硬膜外联合麻醉,行子宫下段剖宫产术,经腹脐与耻骨联合之间纵切口,子宫下段横切口的术式。研究组行剖宫产术,娩出胎儿胎盘后,探查子宫腔内情况,碘伏纱布擦洗官腔两次,若为黏膜下肌瘤,剔除肌瘤缝合瘤腔后再缝合子宫切口,若为浆膜下肌瘤或肌壁间肌瘤缝合子宫切口后再按常规行子宫肌瘤剔除术,肌壁间肌瘤较大者剔除前先用缩宫素10 U子宫肌体注射后再剥除肌瘤。1号可吸收线连续或者间断缝合关闭瘤腔,不留死腔,再连续包埋缝合浆膜 对照组单纯剖宫产亦用碘伏纱布擦洗宫腔两次后再缝合子宫切口。两组患者术后均给予广谱抗生素及甲硝唑注射液静脉点滴5d,每日缩宫素10 U静脉点滴连用2日,新生儿常规母乳喂养,术后返病房护士按剖宫产术后要求行常规护理。
1.3 观察指标:观察比较两组病例手术操作时间,术中出血量,术后首次恢复肛门通气时间,恶露持续时间及手术前后Hb差值比较。
2 结果
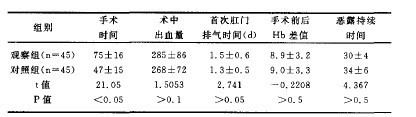
2.1 统计学方法 采用t检验和χ2检验,P<0.05为差异有统计学意义。
2.2 术后情况比较:两组手术均顺利完成,两组患者术中术后情况比较,观察组手术时间较对照组延长,差异有统计学意义,术中出血量、术后首次肛门排气时间、术前术后血红蛋白差值、住院天数、恶露干净天数两组比较差异无统计学意义,表明剖宫产术中同时行子宫肌瘤切除术并不明显增加手术难度、术中出血量及术后并发症,其操作是安全可行的。
3 讨论
剖官产时是否同时进行子宫肌瘤切除术,仍是一个有争议的问题。一种观点不主张手术。因为妊娠时子宫肌壁血供丰富,术中易出血,增加感染机会;胎儿娩出后,子宫收缩变形,肌瘤周围界限不清,手术难度较大;产后肌瘤可变小,剖宫产时可先不处理。另一种观点认为剖宫产术中同时行肌瘤切除术与单纯剖宫产术相比其出血量及手术度均无增加,若留下肌瘤不处理则影响日后子宫复旧,使产褥感染机会增加,而且需二次手术,增加产妇心理及经济负担。本组45例剖官产术中同时行肌瘤剔除术,手术时间虽较对照组延长,但术中出血量、术后恢复情况及产褥病率等指标差别并无统计学意义,表明剖宫产术中同时行肌瘤剔除术是可行的。剖宫产时切除肌瘤的主要顾虑为足月妊娠时子宫高度充血,手术可能造成严重甚至无法控制的出血。对于子宫增大及位于下段的肌瘤,术中不宜使用止血带,止血方法应采用催产素注射或局部压迫止血后,给予缝合。对于有经验的产科医生在剖宫产术同时行子宫肌瘤剔除术,通常不会带来严重的并发症。只要严格掌握手术适应证,严格按照手术操作规程操作,做好充足的术前准备,对于足月妊娠时子宫肌瘤,肌瘤边界清晰,容易分离,而且子宫对催产素较敏感,术中出血量增加不多,故认为剖宫产时剔除肌瘤是可行的,相反剖官产时若将肌瘤留在子宫,实际上是给患者留下祸根和隐患,可影响子宫复旧,恶露时间延长,易造成继发感染。剖宫产术中同时行子宫肌瘤切除可以大大降低因子宫肌瘤影响子宫收缩导致的产后出血,避免肌瘤不处理影响日后子宫复旧及产褥病率的发生,可以避免患者面临日后因子宫肌瘤而再次手术造成的身心痛苦。因此,剖宫产术中同时行子宫肌瘤剔除术是必要的且有其显著的社会及经济价值。
TAG:子宫肌瘤 剖宫产 肌瘤挖除术
相关药品

便民帮助- 常见问题 | 服务指南 | 药学服务 | 顾客意见 | 顾客投诉 | 专科服务 | 寻医问药 | 药师窗口
专科分类服务- 肿瘤科 | 肝病科 | 神经科 | 精神科 | 皮肤性病科 | 眼 科 | 风湿免疫科 | 心血管科 | 糖尿病科 | 其他科用药
药品导购服务- 肿瘤科药品 | 精神科药品 | 肝病科药品 | 眼科药品 |皮肤性病科药品 | 神经科药品 | 风湿免疫科药品
药房资质- 企业法人营业执照 | 药品经营许可证 | 药品经营质量管理规范认证 | 食品卫生许可证 | 互联网药品信息服务资格证








