您现在的位置: 百济新特药房网首页 >> 妇儿科 >> 子宫疾病 >> 子宫疾病治疗研究进展
剖宫产术中子宫肌瘤剔除术22例临床分析
- 来源: 百济药房药讯 作者:百济动态 浏览: 发布时间:2013-6-10 1:31:00
【摘要】目的 探讨对妊娠合并子宫肌瘤患者行剖宫产术中子宫肌瘤剔除术的安全性及可行性。方法 回顾性分析我院2009年3月至2011年12月期间行剖宫产术中肌瘤剔除者22例为试验组,对比同期单纯行剖宫产者22例为对照组,观察比较两组的手术时间、术中出血量、术后24 h阴道出血总量、术后肛门排气时间、产后恶露干净时间、子宫复旧、住院时间等情况。结果 实验组的手术时间长于对照组,术中出血量多于对照组(P<0.05),但是比较两组患者术后24 h阴道出血总量、术后24h阴道出血总量、术后肛门排气时间、产后恶露干净时问、住院时问,统计学无明显差异(P>0.05)。结论 对于适当的病例,在剖宫产术中行子宫肌瘤剔除术具有安全性及可行的,临床可以灵活应用。
【关键词】剖宫产;子宫肌瘤剔除术;临床分析
妊娠合并子宫肌瘤是临床较为常见的妊娠合并症。当代随着高龄孕妇分娩的增多及子宫肌瘤发病低龄化的趋势,使得该病的发病率大大增加,而在剖官产术中行子宫肌瘤剔除手术存在一定争议,为探讨其安全性及可行性,现将我院2009年3月至2011年12月期间行剖宫产术中肌瘤剔除者22例的病例汇报如下。
1 资料与方法
1.1 一般资料
回顾性分析我院2009年3月至2011年12月期间行剖宫产术中肌瘤剔除者22例为试验组,其中肌壁间肌瘤17例、浆膜下肌瘤5例,单个肌瘤16例,多发肌瘤6例。肌瘤直径1.5~
1.2 方法
两组产妇均在腰硬膜联合麻醉下行子宫下段剖宫产术,试验组患者先行剖官产,除2例肌瘤位于切13附近,先切除肌瘤,再缝合子宫下段切口外,其余20例在探查宫腔无异常后,先缝合子宫下段切口,再将子宫娩出腹腔,确定了肌瘤类型后,给予缩宫素20u及生理盐水5 mL于肌瘤周和基底部位注射。 对于浆膜下肌瘤先用血管钳钳夹其蒂部,将其切断后用1-0聚醇酸缝线缝扎。对于肌壁间肌瘤按肌瘤生长的部位不同而选择不同的切口。肌瘤残腔用1-0聚醇酸缝线采用连续缝合。若肌瘤残腔深者则分两层缝合:首先用1-0聚醇酸缝线进行“8”字间断缝合,再进行连续缝合。多发性肌瘤用同法逐个剔除。术后常规给予缩宫素20 U/d静滴,共3 d,其他处理与对照组相同。
1.3 观察指标
观察比较两组的手术时间、术中出血量、术后24 h阴道出血总量、术后肛门排气时间、产后恶露干净时间、住院时间等情况。
1.4 统计学方法
应用SPSS17.0统计学软件,计量资料用均数±标准差(x±s)表示,进行t检验;计数资料用χ2检验,P<0.05表示有统计学意义。
2 结果
所有患者均顺利完成了剖宫产手术。在试验组22例中,所有病例均顺利完成了肌瘤剔除。所有病例术后均恢复良好,并痊愈出院。通过对子宫肌瘤的病理检查,将22例子宫肌瘤均诊断为子宫平滑肌肌瘤,其中包扩红色变性3例,囊性变2例,均未发生恶变。通过观察分析,试验组手术时间长于对照组,术中出血量多于对照组(P<0.05),但是比较两组患者术后24 h阴道出血总量、术后24h阴道出血总量、术后肛门排气时间、产后恶露干净时间、住院时间,统计学无明显差异(P>0.05)。两组患者的手术时间、术中出血量、术后24h阴道出血总量、术后肛门排气时间、产后恶露干净时间、住院时间等情况见表1、表2。
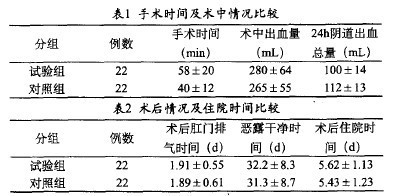
3 讨论
子宫肌瘤是生育期妇女最常见的良性肿瘤,肌瘤合并妊娠占肌瘤患者的0.5%~1%,占妊娠0.3%~0.5%。随着生育年龄的推迟、B超技术的广泛应用和诊断技术的提高,妊娠合并子宫肌瘤的发病率呈上升趋势。妊娠合并子官肌瘤患者在剖官产术时是否可行子宫肌瘤剔除术,近几年来存在两种观点:一种是认为妊娠期子宫壁的血管丰富,从而行剖宫产手术时剔除肌瘤出血增多,增加产后出血或产褥感染的风险,而且胎儿娩出后,子宫收缩使肌瘤与周围的界限不清,从而增加了手术难度;另一种观点认为妊娠时,子宫肌瘤的边界大多清晰而更容易分离,如不剔除肌瘤,则影响子宫收缩复旧功能,从而增加盆腔感染的风险,其次再次行手术进行肌瘤剔除增加了患者身心痛苦及经济负担,所以主张剖宫产术时行肌瘤剔除术。近年来,多篇文献报道剖官产同时行肌瘤剔除术是可行的,预后良好,也减轻患者带瘤生活的心理压力,同时保留了子宫,避免了因病情需二次手术给患者带来的痛苦及经济负担。本研究对22例妊娠合并子宫肌瘤患者行剖宫产术中子宫肌瘤剔除术均顺利完成,虽然相比对照组手术时间较长,出血量相对较多,但患者术后恢复及住院时间上无明显差异,所以临床上在排除手术禁忌症,针对合适的病例行剖宫产术中子宫肌瘤剔除术是安全可行的。
(胡晓晴,剖宫产术中子宫肌瘤剔除术22例临床分析[J]中国医药指南2012年8月第10卷第23期:576-577)
TAG:剖宫产 子宫肌瘤剔除术 子宫肌瘤
相关药品

便民帮助- 常见问题 | 服务指南 | 药学服务 | 顾客意见 | 顾客投诉 | 专科服务 | 寻医问药 | 药师窗口
专科分类服务- 肿瘤科 | 肝病科 | 神经科 | 精神科 | 皮肤性病科 | 眼 科 | 风湿免疫科 | 心血管科 | 糖尿病科 | 其他科用药
药品导购服务- 肿瘤科药品 | 精神科药品 | 肝病科药品 | 眼科药品 |皮肤性病科药品 | 神经科药品 | 风湿免疫科药品
药房资质- 企业法人营业执照 | 药品经营许可证 | 药品经营质量管理规范认证 | 食品卫生许可证 | 互联网药品信息服务资格证








